Diretrizes:
Hipotermia Acidental Durante Anestesia
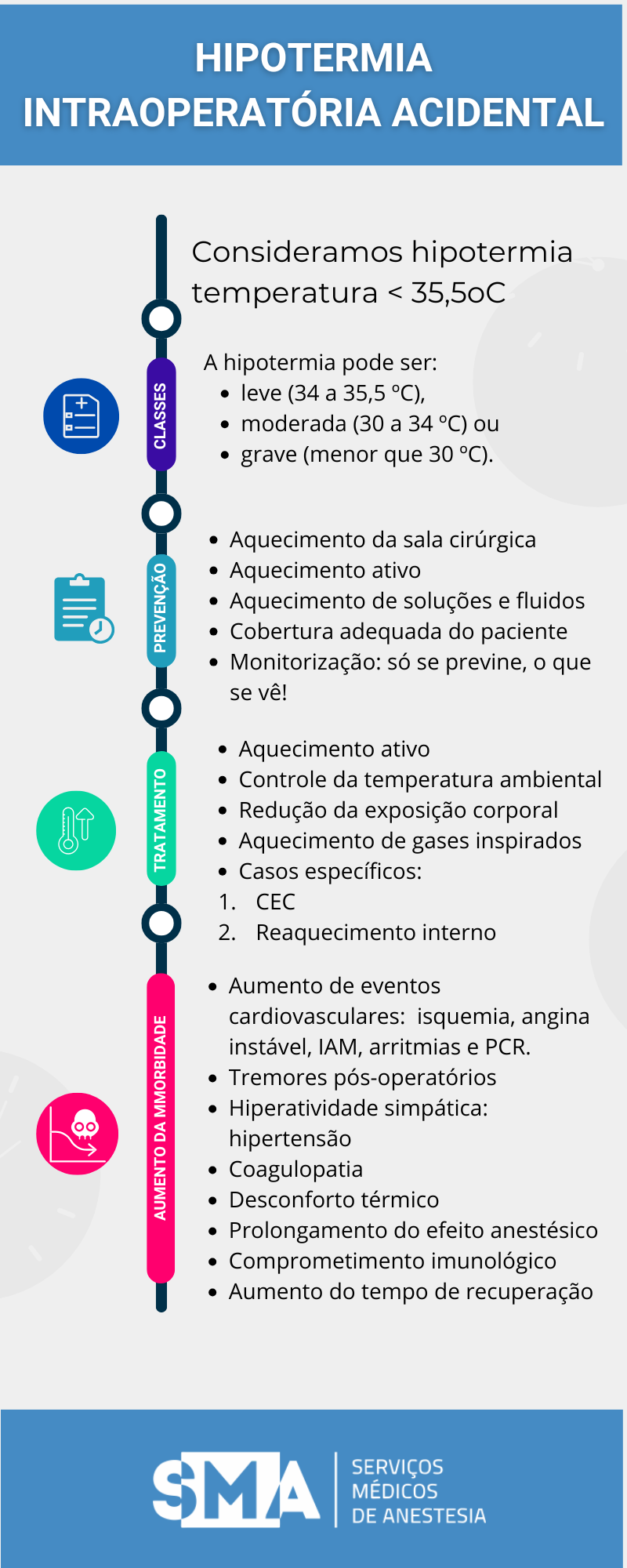
Definição: Hipotermia é considerada a temperatura corporal central menor que 35,5°C e ocorre frequentemente durante o procedimento anestésico, devido à inibição do centro termorregulador, aumento da exposição corporal ao ambiente e diminuição do metabolismo e da produção de calor. A diminuição da temperatura corporal ocorre imediatamente após a indução de anestesia geral ou regional, decorrente da redistribuição de calor do compartimento central para o periférico. Nas intervenções cirúrgicas em que há exposição de cavidades corporais a perda de calor é maior.
Didaticamente, classifica-se hipotermia em leve (34 a 35,5 ºC), moderada (30 a 34 ºC) e grave (menor que 30 ºC).
Impactos da hipotermia acidental
A hipotermia perioperatória causa inúmeros efeitos indesejáveis, que têm início no intra-operatório e perduram até o pós-operatório. A indução da anestesia geral é responsável por uma redução de 20% na produção metabólica de calor, abolindo também respostas fisiológicas termorreguladoras, normalmente desencadeadas pela hipotermia. O principal mecanismo para a instalação da hipotermia é a redistribuição de calor do compartimento central para o periférico por condução e convecção circulatória, que leva à diminuição da temperatura central e ao aumento da periférica, porém sem alterar a temperatura corporal média e o conteúdo de calor do organismo.
O desenvolvimento da hipotermia pode ser dividido em três fases: inicialmente, ocorre redução rápida da temperatura central por redistribuição após indução anestésica; depois, na segunda fase, há redução linear da temperatura (0,5 a 1°C por hora) enquanto houver diferença entre a taxa de produção metabólica e a perda de calor para o ambiente. Após essa fase, a vasoconstrição é desencadeada e há restrição no fluxo de calor entre os compartimentos, proporcionando menor redistribuição interna de calor e menor perda de calor para o ambiente. A manutenção da produção metabólica de calor, apesar da perda contínua, gera um platô na temperatura que é capaz de restabelecer o gradiente normal entre os compartimentos; atinge-se, então, a última fase, caracterizada pelo novo equilíbrio térmico, agora em menor valor.
A anestesia contribui para diminuir a temperatura corpórea através da inibição direta da termorregulação hipotalâmica pelos anestésicos e a diminuição do metabolismo. A hipotermia é mais acentuada na anestesia combinada (anestesia geral associada à regional). Não podemos esquecer a exposição do paciente ao ambiente frio das salas cirúrgicas que aumenta a perda de calor, levando a quadros de vasoconstrição periférica, ativação do metabolismo do glicogênio e liberação do calor através da circulação periférica. Nas intervenções cirúrgicas em que há exposição de cavidades corporais pode haver perda maior de calor. Nos pacientes pediátricos (RN e prematuros) a imaturidade da resposta periférica ativa o metabolismo da gordura marrom, levando à liberação do calor.
A resposta ao frio inclui a instalação da vasoconstrição periférica, ativação do metabolismo do glicogênio e liberação do calor através da circulação periférica. Nos pacientes pediátricos (RN e prematuros) a imaturidade da resposta periférica ativa o metabolismo da gordura marrom, levando à liberação do calor.
A vasoconstrição causada pelos mecanismos de termorregulação diminui a tensão de oxigênio subcutâneo, que está relacionado ao aumento da incidência de infecção na ferida cirúrgica. A hipotermia possui efeito direto sobre a imunidade celular e humoral e efeito indireto através da diminuição da oferta de O2 aos tecidos periféricos.
A diminuição de 1,9 ºC na temperatura central demonstrou o aumento da incidência de infecções em pacientes hipotérmicos (19%) em relação aos mantidos normotérmicos (6%) sob aquecimento externo, inclusive com aumento do seu tempo de hospitalização em 20% (2,6 dias). A hipotermia, através da vasoconstrição, diminui a aproximação dos polimorfonucleares na ferida operatória, dificultando a destruição bacteriana, induzindo a produção de interleucinas X e II, aumentando as perdas de nitrogênio e diminuindo a produção de colágeno.
Em resumo:
Alterações Fisiológicas:
- Redução de 20% na produção metabólica de calor após indução anestésica.
- Abolição das respostas termorreguladoras pelo efeito da anestesia.
- Redistribuição de calor do compartimento central para o periférico.
Fases de Desenvolvimento:
- Fase 1: Redução rápida da temperatura central por redistribuição de calor.
- Fase 2: Redução linear da temperatura (0,5 a 1°C por hora).
- Fase 3: Estabilização em um novo equilíbrio térmico com temperatura menor.
Fatores Contribuintes:
- Inibição da termorregulação hipotalâmica e redução metabólica pelos anestésicos.
- Maior impacto na anestesia combinada (geral e regional).
- Perda de calor pelo ambiente frio da sala cirúrgica e exposição de cavidades corporais.
- Respostas imaturas em pacientes pediátricos (RN e prematuros) devido à ativação do metabolismo da gordura marrom.
Efeitos Clínicos Adversos:
- Vasoconstrição periférica:
- Redução da tensão de oxigênio subcutâneo.
- Aumento da incidência de infecções na ferida cirúrgica.
- Comprometimento imunológico:
- Efeito direto sobre imunidade celular e humoral.
- Efeito indireto pela diminuição da oferta de oxigênio aos tecidos periféricos.
- Vasoconstrição periférica:
Riscos Adicionais:
- Aumento da incidência de infecções em pacientes com redução de 1,9°C na temperatura central (19% vs. 6% em normotérmicos).
- Prolongamento do tempo de hospitalização em 20% (em média, 2,6 dias a mais).
- Dificuldade na destruição bacteriana devido à diminuição da aproximação dos polimorfonucleares na ferida operatória.
- Redução da produção de colágeno e aumento das perdas de nitrogênio.
Impactos no Desempenho Metabólico:
- Ativação do metabolismo do glicogênio e liberação de calor pela circulação periférica.
- Indução da produção de interleucinas (IL-X e IL-2).
Esses efeitos destacam a importância da prevenção e manejo adequado da hipotermia durante o período perioperatório para minimizar complicações.
Aquecimento da Sala Cirúrgica:
- Manter a temperatura da sala de cirurgia entre 23°C e 25°C para reduzir a perda de calor do paciente.
- Manter a temperatura da sala de cirurgia entre 23°C e 25°C para reduzir a perda de calor do paciente.
Aquecimento Ativo:
- Utilizar dispositivos de aquecimento, como mantas térmicas, especialmente em procedimentos de longa duração ou em pacientes com fatores de risco para hipotermia.
- Utilizar dispositivos de aquecimento, como mantas térmicas, especialmente em procedimentos de longa duração ou em pacientes com fatores de risco para hipotermia.
Aquecimento de Fluidos e Soluções:
- Administrar fluidos intravenosos e irrigação aquecidos para evitar a redução da temperatura corporal.
- Administrar fluidos intravenosos e irrigação aquecidos para evitar a redução da temperatura corporal.
Cobertura Adequada:
- Minimizar a exposição corporal do paciente, cobrindo áreas não envolvidas no procedimento para reduzir a perda de calor.
- Minimizar a exposição corporal do paciente, cobrindo áreas não envolvidas no procedimento para reduzir a perda de calor.
- Monitorização:
- Aferir e registrar a temperatura corporal em intervalos regulares durante o período perioperatório para detectar precocemente alterações térmicas.
Medidas de Aquecimento Ativo:
- Mantas térmicas de ar forçado: Utilizar cobertores ou mantas aquecidas por sistemas de ar quente, cobrindo o paciente o máximo possível.
- Aquecimento de Fluidos e Sangue:
- Aquecer soluções intravenosas e produtos sanguíneos antes da administração.
- Utilizar aquecedores de fluido em linha para manter a temperatura das infusões.
Controle da Temperatura Ambiental:
- Elevar a temperatura da sala de cirurgia para minimizar a perda de calor por radiação.
Redução da Exposição Corporal:
- Cobrir áreas do corpo não envolvidas no procedimento com mantas ou cobertores aquecidos.
- Minimizar o tempo de exposição de cavidades corporais durante o procedimento.
Aquecimento de Gases Inspirados:
- Utilizar sistemas de umidificação e aquecimento de gases anestésicos para reduzir a perda de calor pelo trato respiratório.
Monitorização Contínua da Temperatura:
- Realizar aferição frequente da temperatura corporal (esofágica ou nasofaríngea) para ajustar as intervenções de aquecimento conforme necessário.
Estratégias Específicas para Casos Graves:
- Reaquecimento interno: Nos casos de hipotermia severa, considerar técnicas mais invasivas, como lavagem peritoneal ou torácica com soluções aquecidas.
- Circulação extracorpórea: Em casos extremos, pode ser necessária para reaquecimento rápido e controlado.
Suporte Multidisciplinar:
- Envolver a equipe cirúrgica e de anestesia para implementar medidas rápidas e coordenadas.
Essas estratégias ajudam a reverter a hipotermia de maneira segura e eficaz, reduzindo complicações associadas no intraoperatório.
Hipotermia pode levar a :
- Aumento da incidência de eventos cardiovasculares: isquemia/angina instável, infarto agudo do miocárdio, arritmias e parada cardíaca.
- Ocorrências de tremores pós-operatórios associados a um aumento no consumo de oxigênio
- (VO2) com o intuito de aumentar a produção de calor;
- Hiperatividade simpática: aumento dos níveis de catecolamina plasmática, com vasoconstrição, aumento da frequência cardíaca, pressão arterial, resistência vascular sistêmica e periférica (RVS e RVP);
- Redução da função plaquetária e coagulopatia (diminuição da cascata da coagulação), levando a um aumento das perdas sanguíneas e aumento da necessidade de transfusão alogênica;
- Sensação de desconforto térmico e insatisfação do paciente;
- Aumento do tempo de metabolização das drogas anestésicas, com prolongamento da ação e consequente aumento do tempo de recuperação pós-anestésica, e em alguns casos, do tempo de internação;
- Função imunológica prejudicada relacionada com a inibição da fagocitose e da produção de anticorpos causando um aumento na taxa de infecção hospitalar, relacionada mais fortemente à ferida operatória.
- Aumento da permanência do paciente na Sala de Recuperação Pós Anestésica.
- Manter a normotermia (superior a 36°C) contribui para minimizar o balanço nitrogenado negativo no pós-operatório. Atenção para o risco de Hipertermia;
- O aquecimento de líquidos utilizados na reposição volêmica durante a cirurgia e a insuflação de ar aquecido diretamente na superfície do paciente diminuem a queda da temperatura central. A utilização de calor irradiado para aquecer o paciente antes do procedimento cirúrgico, evita a perda de calor central para a periferia devido à vasodilatação causada pelos anestésicos.
- Manter a superfície corpórea exposta o mínimo possível, inibindo a perda de calor;
- Para que haja a transferência de quantidades consideráveis de calor através da superfície da pele, há necessidade de, pelo menos, meia hora de aquecimento prévio.
- A resolução do CFM 2174/2017 orienta a monitorização da temperatura em todos os pacientes nos extremos de idades e procedimentos com tempo estimado superior a 1 hora.

BERT A, STEARNS G, FENG W et al. Normothermic cardiopulmonary bypass. J Cardiothorac Anesth, 1997;11:91-99.
BIAZZOTTO CB, BRUDNIEWSKI M, SCHMIDT AP, AULER JÚNIOR JOC.
Hipotermia no período perioperatório. Rev. Bras.Anestesiol. vol.56 no.1 Campinas Jan./Feb. 2006.
FRANK SM, EL-RAHMANY HK, CATTANEO CG, BARNES RA. Predictors of Hypothermia during Spinal Anesthesia. Anesthesiology: May 2000 – Volume 92 – Issue 5 – pp 1330-1334
GREIF R, AKCA O, HORN EP et al – Supplemental perioperative oxygen to reduce the incidence of surgical-wound infection. N Engl J Med, 2000;342:161-167.
HINDMAN BJ, BAYMAN EO, PFISTERER WK, TORNER JC, TODD MM. No Association between Intraoperative Hypothermia or Supplemental Protective Drug and Neurologic Outcomes in Patients Undergoing Temporary Clipping during Cerebral Aneurysm Surgery: Findings from the Intraoperative Hypothermia for Aneurysm Surgery Trial. Anesthesiology: Jan 2010 – Volume 112 – Issue 1 – pp 86-101.
IAIZZO PA, KEHLER CH, CARR RJ et al – Prior hypothermia attenuates malignant hyperthermia in susceptible swine. Anesth Analg, 1996;82:803-809.
HOPF HW, HUNT TK, WEST JM et al. – Wound tissue oxygen tension predicts the risk of wound infection in surgical patients. Arch Surg, 1997;132:997-1004.
MAUERMANN WJ, NEMERGUT EC – The anesthesiologist’s role in the prevention of surgical site infections. Anesthesiology, 2006;105:413-421.
SESSLER DI – Perioperative thermoregulation and heat balance. Ann N Y Acad Sci, 1997;813:757-777.
SESSLER DI – Complications and treatment of mild hypothermia. Anesthesiology, 2001;95:531-543.
SESSLER DI, AKCA O – Nonpharmacological prevention of surgical wound
infections. Clin Infect Dis, 2002;35:1397-1404.
TAYEFEH F, KURZ A, SESSLER DI et al – Thermoregulatory vasodilation decreases the venous partial pressure of oxygen. Anesth Analg, 1997;85:657-662.
VAUGHAN MS, VAUGHAN RW, CORK RC – Postoperative hypothermia in adults: relationship of age, anaesthesia, and shivering to rewarming. Anesth Analg, 1981;60:746-751.
Cláudia Panossian, Cláudia Marquez Simões – O Uso de Manta Térmica no Intra- Operatório de Pacientes Submetidos à Prostatectomia Radical Está Relacionado com a Diminuição do Tempo de Recuperação Pós-Anestésica.
Resolução do CFM 2174/2017.
Camila B. Biazzotto; Márcio Brudniewski; André P. Schmidt; José Otávio Costa Auler Júnior, TSA. Hipotermia no período perioperatório, 2016